Is er een behandeling voor MPS I?
Ja, er zijn speciale behandelingen voor MPS I.
- Je kunt een enzymvervangende therapie (ERT) krijgen. Daarbij krijg je het enzym dat je lichaam mist via een infuus toegediend.
- Een andere optie is een beenmergtransplantatie of een transplantatie van navelstrengbloed. Deze behandelingen kunnen ervoor zorgen dat de ziekte minder snel erger wordt of zelfs stabiel blijft. Hoe eerder je begint met de behandeling, hoe beter. Vooral als de ziekte nog niet te ver gevorderd is.
- Daarnaast zijn er ook behandelingen die niet direct de oorzaak aanpakken, maar die wel kunnen helpen om je klachten te verminderen.
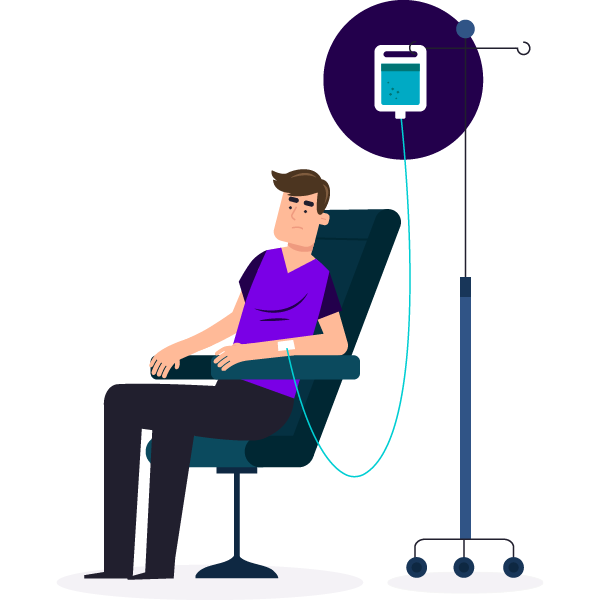
Enzymvervangende therapie (ERT)
Bij enzymvervangende therapie (ERT) krijg je elke week een infuus met het enzym alfa-L-iduronidase. Dankzij dit enzym kunnen de afvalstoffen (GAG's) die zich in je cellen hebben opgehoopt, worden afgebroken. Zo kunnen je cellen weer beter hun werk doen. De behandeling gebeurt in het ziekenhuis en moet je je hele leven blijven volgen.
Het enzym dat je bij deze enzymvervangende therapie krijgt, kan je hersenen niet bereiken. Daarom helpt ERT niet tegen de klachten in de hersenen die door MPS I kunnen ontstaan.
Beenmergtransplantatie of transplantatie van navelstrengbloed
Deze behandelingen kunnen helpen de symptomen van MPS I te verminderen en de ziekte langzamer te laten verlopen. Ze worden vooral gegeven aan jonge kinderen, meestal onder de twee jaar.
Hoe werkt een beenmergtransplantatie?
- Beenmerg is een zachte stof in de botten die rode en witte bloedcellen aanmaakt.
- Bij de transplantatie krijgt je nieuw beenmerg van een geschikte donor (meestal een broer of zus).
- Het nieuwe beenmerg bevat gezonde stamcellen. Die stamcellen kunnen witte bloedcellen maken die het enzym alfa-L-iduronidase aanmaken.
- Dit enzym is belangrijk voor het afbreken van stoffen die zich opstapelen in de cellen.
Hoe werkt een transplantatie van navelstrengbloed?
- Navelstrengbloed wordt verzameld bij de geboorte van een baby.
- Dit bloed bevat stamcellen die gezonde witte bloedcellen aanmaken. Deze witte bloedcellen kunnen het ontbrekende enzym alfa-L-iduronidase aanmaken.
Risico
Er is een risico dat het lichaam het nieuwe beenmerg of navelstrengbloed niet accepteert. Dat heet afstoten. Daarom is deze behandeling alleen geschikt voor jonge kinderen met een zeer ernstige vorm van de ziekte.
De behandeling
In het ziekenhuis zorgt een arts die veel weet van ziekten zoals MPS I voor jouw behandeling. Deze arts werkt bij een ziekenhuis dat gespecialiseerd is in ziekten waarbij stoffen zich opstapelen in de cellen (lysosomale stapelingsziekten), zoals MPS I.
In Nederland kun je voor de behandeling van MPS I terecht bij deze ziekenhuizen:
- Amsterdam UMC - Locatie AMC: www.amc.nl
- Erasmus Medisch Centrum: www.erasmusmc.nl
- Wilhelmina Kinderziekenhuis (WKZ): Speciaal voor stamceltransplantaties. www.hetwkz.nl
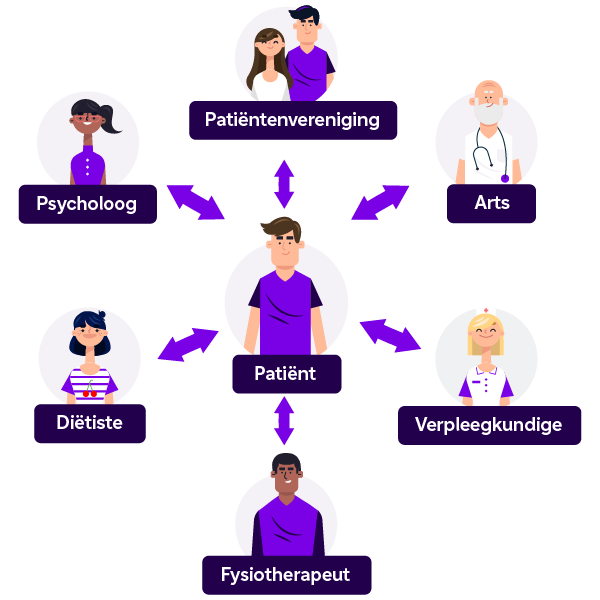
Betrokken specialisten
De belangrijkste specialisten die helpen bij de behandeling van MPS I zijn:
- Kinderartsen (voor kinderen)
- Orthopedisch chirurgen (voor de gezondheid van de botten)
- Reumatologen (om gewrichtsproblemen en pijn te behandelen)
- Gastro-enterologen (voor het spijsverteringssysteem)
- Radiologen (voor het onderzoeken van botten en organen)
- Genetici (voor genetische tests en het testen van familieleden)
- Neurologen (bij neurologische problemen)
- Psychiaters/psychologen (voor psychologische ondersteuning)
- Oftalmologen (voor oogzorg)
- Cardiologen (voor hartproblemen)
Je hebt vaak als eerst contact met de huisarts. Hij of zij kan je ook doorverwijzen naar andere zorgverleners, zoals een kinesist of ergotherapeut, die kunnen helpen bij het dagelijks leven.
Regelmatige onderzoeken zijn belangrijk om het verloop van de ziekte te volgen. Hoe vaak deze onderzoeken nodig zijn, hangt af van je situatie.
Waarom regelmatige controles belangrijk zijn
Het is belangrijk dat je ziekte goed in de gaten wordt gehouden door specialisten. Zo kunnen ze zien of de behandeling werkt en deze aanpassen als dat nodig is. Ze kunnen ook de voortgang van je ziekte volgen.
Is er een biomarker voor MPS I?
Een biomarker is iets in je lichaam dat je arts kan meten om te zien hoe de ziekte verloopt en of de behandeling werkt. Helaas is er nog geen specifieke biomarker waarover artsen het eens zijn om MPS I in de gaten te houden.
Wat kun je als patiënt doen?
Het is belangrijk dat je als patiënt actief meewerkt aan je behandeling. Dit betekent dat je de behandeling begrijpt, deze goed opvolgt en samenwerkt met je zorgverleners. Dit noemen we therapietrouw. Bij MPS I kunnen de behandelingen de ziekte niet genezen, maar ze kunnen wel helpen om symptomen te verlichten en je levenskwaliteit te verbeteren.
Als je de behandelingen op de juiste manier volgt, dan zijn ze het meest effectief. Dat betekent: de juiste dosis, op het juiste moment en vaak voor een lange periode – soms zelfs je hele leven. Zo voorkom je dat je gezondheid slechter wordt of dat er complicaties of bijwerkingen optreden.